Morbo di Crohn
Malattia di Crohn
La malattia di Crohn è una malattia infiammatoria cronica intestinale a eziologia sconosciuta, che può interessare qualsiasi tratto del canale alimentare, dalla bocca all’ano. La malattia di Crohn (MC) come la colite ulcerosa (CU), presenta decorso cronico ricorrente, con sintomi intestinali e manifestazioni extraintestinali, caratterizzato da alternanza di fasi di attività clinica e periodi di remissione. La malattia di Crohn e la colite ulcerosa mostrano aspetti eziopatogenetici comuni ma caratteristiche anatomopatologiche e decorso clinico spesso diversi, in grado quasi sempre di differenziarle. Tuttavia, il 5-10% delle malattie infiammatorie croniche localizzate unicamente al colon, non è caratterizzabile clinicamente e istologicamente come colite ulcerosa o colite di Crohn e viene classificata come colite indeterminata o non classificabile. La valutazione di eventuali lesioni dell’intestino tenue mediante impiego della videocapsula endoscopica (presenti essenzialmente nella MC) rappresenta oggi l’approccio diagnostico più accurato per discriminare tra CU e MC nelle MICI indeterminate candidate all’intervento chirurgico. La malattia di Crohn colpisce più frequentemente l’ileo distale e il colon, con lesioni segmentarie, caratterizzate da aree intervallate da aree
esenti da alterazioni e lesioni con comportamento variabile, di
tipo prevalentemente fibrostenosante, fistolizzante o infiammatorio, con elevata tendenza alla recidiva anche dopo la resezione chirurgica.
Epidemiologia
L’incidenza è quasi quadruplicata negli ultimi 25 anni, in particolare nel Nord Europa e nel Nord America. Nei soggetti
di età compresa tra i 15 e 25 anni, la malattia di Crohn rappresenta la principale causa organica di dolore addominale ricorrente. La diagnosi viene posta in oltre i due terzi dei casi prima dei 36 anni e nel 25% prima dei 20 anni. Il picco di incidenza è riportato tra 15 e 40 anni, sebbene si osservi un secondo picco di incidenza tra 50 e 60 anni. Nel corso degli ultimi decenni si è osservata una progressiva riduzione dell’età di diagnosi.
Fattori di rischio
L’eziologia della malattia di Crohn è sconosciuta. Tuttavia sono stati identificati alcuni fattori di rischio associati al suo sviluppo:
Familiarità: il ruolo della predisposizione genetica e familiare
è supportato da varie osservazioni. Oltre il 4% dei pazienti ha un consanguineo affetto da malattia di Crohn o colite ulcerosa, il rischio per un paziente con malattia di Crohn di avere un figlio affetto dalla stessa malattia è circa 10 volte maggiore rispetto a un soggetto non affetto ed esiste un elevata concordanza per la malattia di Crohn nei gemelli omozigoti. Inoltre, in un terzo circa dei pazienti con malattia di Crohn è presente una mutazione di un gene situato nel cromosoma 16 (NOD2/CARD15) che codifica per una proteina coinvolta nella risposta immunitaria nei confronti dei batteri intestinali.
Fumo di sigaretta. Il fumo di sigaretta è l’unico fattore ambientale significativamente associato alla malattia. Il fumo si associa inoltre a un aumentato rischio di malattia a decorso più severo e ha una più precoce recidiva post-chirurgica.
Appendicectomia. Comporta un rischio significativamente aumentato di sviluppare una malattia di Crohn, in particolare entro il primo anno dall’intervento, ma con un successiva diminuzione negli anni successivi. Ciò suggerisce i problemi diagnostici della malattia di Crohn, in quanto l’appendicite acuta potrebbe essere la manifestazione iniziale della malattia di Crohn.
Altri fattori. Fra gli altri fattori di rischio sono riportati l’uso di contraccettivi orali, antibiotici, farmaci antinfiammatori non steroidei (FANS) e abitudini alimentari (dieta ricca di grassi e povera di scorie). Tuttavia, per nessuno di questi è stata ad
oggi si dimostrata una sicura associazione eziologica.
Aspetto macroscopico
Le lesioni intestinali mostrano tre caratteristiche principali:
1. possibile coinvolgimento di qualsiasi tratto del canale
alimentare;
2. segmentarietà;
3. Interessamento di tutti gli strati della parete.
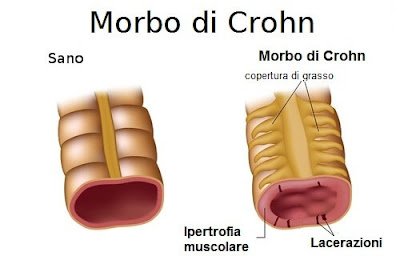
Sebbene le lesioni possono interessare qualsiasi tratto del canale alimentare, le sedi più frequenti sono l’ileo distale (30-40%), l’ileo distale e il colon (40-55%) o il solo colon (5-10%). Le lesioni mostrano una tipica distribuzione segmentaria, con tratti lesi alternati a tratti indenni. Il quadro macroscopico delle aree è principalmente rappresentato da un ispessimento della parete, secondario all’edema, all’ infiltrato infiammatorio e alla fibrosi.
La superficie interna mostra ulcere serpiginose, spesso estese in profondità (fissurazioni). L’ispessimento parietale e gli esiti fibrotici della flogosi possono portare allo sviluppo di stenosi,
con caratteristiche variabili per estensione, severità e numero.
Esordio e fattori condizionanti
Nel 10% circa dei casi la malattia esordisce acutamente, simulando un’ appendicite. In alcuni pazienti l’esordio dei sintomi classici può essere preceduto, anche di anni, dalla comparsa di una fistola perianale, da manifestazioni extraintestinali o da ritardo della crescita. Nella maggior parte dei pazienti si osservano sintomi caratteristici, sebbene non specifici, come:
. dolore addominale ricorrenti
. diarrea con o senza sangue
. calo ponderale
. febbricola
. astenia.
Il periodo di latenza tra esordio dei sintomi e diagnosi varia da 0 e 4 anni (mediamente 8-9 mesi) durante il quale sono spesso poste diagnosi diverse tra cui appendicite, annessite o sindrome dell’intestino irritabile.
Sintomi
Il tipo e la severità dei sintomi dipendono dalle caratteristiche dell’ospite e delle lesioni.
La diarrea cronica, assieme al dolore, è il sintomo più frequente della malattia di Crohn e può essere diretta espressione delle lesioni o correlata a malassorbimento di sali biliari e a steatorrea, in particolare nei pazienti con resezione ileale.
Rettorragia e tenesmo sono associati alle lesioni del
sigma-retto. Il dolore addominale è localizzato prevalentemente
in mesogastrio e fossa iliaca destra ed è variabile per intensità e frequenza. In presenza di stenosi, il dolore è ricorrente e secondario alla distensione delle anse, mentre nelle forme infiammatorie e fistolizzanti è continuo ed espressione della flogosi.
La febbre, variabile da febbricola (<38°C) a febbre elevata, può essere associata all’attività della malattia o secondaria a raccolte ascessuali.
Le masse addominali, spesso dolenti alla palpazione e localizzate in fossa iliaca destra, sono un reperto caratteristico, secondario all’ ispessimento parietale, alla flogosi periviscerale e a complicanze come stenosi, fistole e ascessi.
Il calo ponderale può essere secondario al ridotto apporto calorico, al malassorbimento e all’ aumentato consumo secondario alla flogosi. In età pediatrica il deficit di crescita rappresenta un sintomo caratteristico della malattia.
Le fistole perianali possono precedere di anni l’esordio dei sintomi intestinali e mostrano un andamento cronico recidivante con scarsa propensione alla guarigione spontanea e tendenza a complicarsi con ascessi.
Le lesioni anali includono inoltre iperemia ed edema della cute perianale, ragadi, ulcere e fissurazioni.
Le manifestazioni extraintestinali comprendono manifestazioni cutanee (eritema nodoso, pioderma gangrenoso, oculari (uveite,
iridociclite, episclerite), articolari (artrite, spondilite anchilosante, sacroileite). Queste sono più frequenti nei pazienti giovani con localizzazione colica.
Diagnosi
La diagnosi di malattia di Crohn viene posta in base all’anamnesi, al quadro clinico e all’esame obiettivo oltre che sui reperti delle indagini biochimiche e degli esami radiologici, endoscopici e istologici. Le indagini strumentali non forniscono dati specifici di malattia di Crohn, ma sono spesso utili per differenziarla da altre patologie con simile quadro clinico.
Strumenti diagnostici
Indagini biochimiche.Le indagini di laboratorio possono rilevare: anemia ipocromica sideropenica o macrocitica.
Durante le fasi attive della malattia si riscontrano frequentemente leucocitosi, aumento di Ves, proteina C reattiva e mucoproteine.
Si possono riscontrare ipoalbuminemia, ipocolesterolemica e
ipotrigliceridemia e alterazioni elettrolitiche. Il sospetto di malattia infiammatoria intestinale può essere supportato dalla aumentata concentrazione di calprotectina fecale, un test che rileva una specifica proteina contenuta nei granulociti nelle feci.
Indagini endoscopiche. La colonscopia con ileoscopia retrograda
è l’esame diagnostico di riferimento, in quanto consente la visualizzazione della superficie mucosa e l’esecuzione di biopsie.
Indagini radiologiche. Le indagini radiologiche sono cruciali per supportare o confermare il sospetto diagnostico di malattia di Crohn, per definire la sede, l’estensione, le complicanze addominali e l’attività della malattia.
Terapia
Non essendo nota l’eziologia della malattia di Crohn, non esistono terapie curative. Gli obiettivi della terapia medica sono:
. induzione della remissione;
. mantenimento della remissione;
. prevenzione della recidiva post chirurgica.
Nell’ induzione della remissione i corticosteroidi rappresentano i farmaci convenzionali più efficaci. Il 30-40% dei pazienti responsivi diviene steroido-dipendente o mostra più raramente refrattarietà alla terapia. Questo richiede l’impiego di terapie biologiche, tra le cui principali sono gli anticorpi monoclonali
anti-TNF alfa. Essendo questi farmaci potenti immunosoppressivi non sono scevri da possibili effetti collaterali fra questi, i più importanti sono la leucopenia, le infezioni virali e la slatentizzazione dell’infezione tubercolare che deve essere esclusa prima del trattamento.
Terapia chirurgica
Le indicazioni chirurgiche nella malattia di Crohn comprendono le complicanze acute e croniche e il fallimento della terapia medica. Tra le complicanze croniche includiamo la stenosi intestinale cronica, la cancerizzazione, l’intolleranza alla terapia medica,
la fistolizzazione. Tra queste complicanze acute vengono descritte l’occlusione intestinale, la perforazione o l’ ascessualizzazione, l’emorragia e la colite tossica. La persistenza di malattia attiva nonostante il trattamento massimale, ovvero l’impossibilità di sospendere il trattamento con steroidi detta anche
steroidodipendenza è considerata fallimento della terapia medica. l‘intervento chirurgico è necessario in circa il 70% dei pazienti con malattia di Crohn. La resezione intestinale rappresenta la soluzione chirurgica più utilizzate e rappresenta il 70-80% degli interventi eseguiti per ileo-colite di Crohn.