Sindrome di Marfan
Definizione
La sindrome di Marfan è una malattia a trasmissione autosomica dominante,causata da mutazioni del gene della fibrillina-1. Abbrevia significativamente l’aspettativa di vita a causa del suo effetto sull’aorta toracica e sulla valvola aortica.
È caratterizzata da una triade di aspetti che interessano:
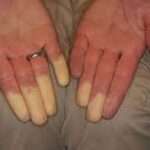
- Sistema muscolo-scheletrico: estremità lunghe e sottili, tipicamente associate a lassità delle articolazioni e aracnodattilità.
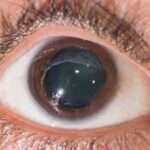
- Occhio: l’ectopia lentis (dislocazione del cristallino) è estremamente caratteristica.
- Radice aortica: insufficienza, aneurisma e dissezione dell’aorta comportano morbilità e mortalità elevate.
- Possono essere anche coinvolti altri organi, più frequentemente interessati sono cute, dura madre e polmoni.
Epidemiologia
La sindrome di Marfan è una malattia rara (cioè una patologia che, per definizione, presenta una prevalenza uguale o inferiore a 5 casi ogni 10.000 persone). Coinvolge tutti gruppi razziali ed etnici.
Fattori di rischio
Anamnesi familiare positiva per sindrome di Marfan. Età paterna avanzata. È l’unico fattore di rischio identificato in pazienti senza storia familiare di sindrome di Marfan. Circa un quarto dei pazienti affetti presenta una nuova mutazione. Implica una probabile mutazione nello spermatozoo paterno.
Eziologia
La sindrome di Marfan viene ereditata come carattere autosomico dominante con penetranza variabile. Circa un quarto dei pazienti non è un genitore affetto. I pazienti presentano tipicamente una delle numerose mutazioni che interessano il gene della fibrillina-1 ( FBN1). FBN1 è un gene di 65 esoni localizzato sul cromosoma 15q21.1. Sono state identificate oltre 550 differenti mutazioni. La fibrillina-1 è un componente proteico cruciale del tessuto connettivo. I monomeri di fibrillina si uniscono ad altre proteine per formare microfibrille extracellulari che rivestono ruoli strutturali e cruciali in tutto l’organismo. Le forme mutanti di fibrillina sembrano agire in maniera dominante negativa, sovvertendo la funzione della proteina normale rimanente. Anche l’aploinsufficienza di fibrillina può avere un ruolo, compromettendo la formazione della rete microfibrillare. La struttura microfribillare riveste un ruolo importante nell’avventizia, sostenendo lo stress emodinamico fisiologico. La distruzione della rete elastica della media può essere un evento secondario.
Sintomi e segni
Si tratta di una sindrome, nessun singolo segno o sintomo è diagnostico.
L’elenco che segue comprende le caratteristiche che possono essere riscontrate nei pazienti affetti da sindrome di Marfan:
Muscolo-scheletrici
- Gigantismo per allungamento e gracilità degli arti, soprattutto della loro porzione distale (lunghezza esagerata delle dita);
- Atrofia muscolare che dà alla mano l’aspetto di zampe di ragno;
- Iperplassità legamentosa con sublussazioni frequenti;
- Cifoscoliosi;
- Torace a imbuto;
- Depressione dello sterno (sterno pectus);
- Protrusione dello sterno ((pectus carinatum);
- Asimmetria;
- Aspetto sottile, con scarso grasso sottocutaneo;
- Gli adulti possono andare incontro a obesità centripleta;
- Affollamento dentale.
Malformazioni viscerali
- Cardiopatie congenite, ad esempio dilatazione progressiva dell’aorta ascendente, stenosi istmica, a volte persistenza del dotto di Botallo;
- Circa il 20% dei pazienti evidenzia insufficienza mitralica ingravescente.
Disturbi nervosi
- A volte ritardo mentale, segni piramidali.
Disturbi oculari
- Sublussazione del cristallino (ectopia lentis);
- Forte miopia;
- Nistagmo;
- Distacco della retina.
Altre manifestazioni
- Sono comuni ernie inguinali e incisionali;
- Può verificarsi pneumotorace spontaneo per la rottura di bolle apicali;
- La marcata dilatazione del sacco durale è di solito asintomatica.
Approccio diagnostico
La diagnosi precoce della sindrome di Marfan prolunga significativamente l’aspettativa di vita. Una terapia tempestiva e un attento monitoraggio possono ritardare notevolmente le complicanze cardiache gravi.
Diagnosi
La diagnosi è semplice in un paziente che presenta il classico habitus corporeo, cristallino ectopico, soffio cardiaco, dilatazione dell’aorta ascendente, con o senza dissezione. Anamnesi familiare positiva per la malattia. Non tutti i pazienti presentano tutte le caratteristiche della malattia. Può non essere disponibile un’accurata anamnesi familiare, e molti casi sono sporadici. Un approfondito esame cardiologico è indicato in presenza di familiarità o di dislocazione del cristallino, patologia della radice aortica, anomalie muscolo-scheletriche tipiche.L’esame genetico può essere utile, ma non tutti i pazienti con sindrome di Marfan hanno una mutazione identificabile di FBN1.
Esami di laboratorio
L’ omocistinuria va esclusa mediante test negativo al cianuro-nitroprussiato per i disolfuri nelle urine. L’esame genetico è necessario solo quando la diagnosi clinica non è chiara. La maggior parte dei pazienti ad alto rischio di sviluppo di patologie della radice aortica presenta una mutazione identificabile del gene della fibrillina-1. Le mutazioni del gene della fibrillina -1 possono essere missense, nonsense, delezioni in frame e mutazioni dello splicing dell’RNA.
Diagnostica per immagini
Ecocardiogramma obbligatorio per tutti pazienti con sospetta Sindrome di Marfan. La RM o l’ecocardiografia transesofagea possono essere usate per valutare ulteriormente la radice aortica, quando ci si aspetti la dissezione aortica. L’actasia durale può essere osservata alla TC, la RM, spesso anche alla radiografia. In rari casi questo reperto, presente nella maggioranza dei pazienti, può risultare utile per confermare la diagnosi.
Terapia
Non esiste alcun trattamento specifico per la sindrome di Marfan. La diagnosi precoce e un attento monitoraggio rappresentano le pietre miliari del trattamento. Accurato screening cardiaco e follow-up sono cruciali per prolungare la sopravvivenza. Non appena possibile, nella cura e nel follow-up deve essere coinvolto un cardiologo. Le complicanze muscolo-scheletrico e oculari devono essere eseguite attentamente e trattate nel momento appropriato. Sono consigliabili consulti ortopedici, oftalmologici regolari.
Ti potrebbero interessare:
- Cardiopatie congenite
- Trisomia 18 o sindrome di Edwards
- Trisomia 13-Sindrome di Patau
- Sindrome di Turner
- Personaggi Famosi con la sindrome di Marfan